Sinónimos: patología degenerativa-destructiva del sistema musculoesquelético, patología del sistema musculoesquelético.
Código ICD-10: M42.
La osteocondrosis es un daño degenerativo-destructivo de la columna que afecta a los discos intervertebrales, los sistemas ligamentosos y articulares y los cuerpos vertebrales. La patología conduce a inestabilidad y curvatura de las vértebras con el desarrollo de síndrome de dolor agudo. El tratamiento incluye eliminar el síndrome inflamatorio tomando AINE y condroprotectores para ralentizar el proceso de destrucción ósea.
La osteocondrosis se produce debido a la destrucción de estructuras óseas y de colágeno. Además, la patología se acompaña de alteraciones en el metabolismo mineral, que provocan una pérdida de fuerza en el tejido óseo. Esto conduce al desplazamiento de los discos intervertebrales y a la alteración de la integridad de las articulaciones y las vértebras. La enfermedad tiende a progresar. Sin tratamiento, la osteocondrosis progresa, provocando una mala circulación sanguínea y la aparición de dolores de cabeza. En algunos casos, la lesión puede provocar una hernia.
¿Qué tan común es la osteocondrosis?
La enfermedad es bastante común. Según la OMS, esta patología afecta entre el 45 y el 85% de la población mundial. La mayoría de las veces, la osteocondrosis se desarrolla en personas de entre 30 y 35 años. En algunos casos, la enfermedad se desarrolla en personas más jóvenes. Mujeres y hombres enferman al mismo ritmo.
Tipos y etapas de osteocondrosis.
Clasificación de la osteocondrosis según el grado de daño a la columna:
- polisegmental (generalizado);
- sagrado;
- columna lumbar;
- Mama;
- cervical.
Clasificación según cambios radiológicos:
- Etapa 0: sin cambios en el disco intervertebral.
- Etapa 1: traumatismo predominantemente interno del disco con cambios menores.
- Etapa 2: daño significativo a la parte interna del disco intervertebral manteniendo la superficie externa.
- Etapa 3: daño a todo el disco intervertebral: las grietas se extienden a la superficie exterior del disco intervertebral, lo que puede provocar su extrusión hacia el espacio intervertebral.
Clasificación según manifestaciones funcionales y clínicas:
- Etapa 1: se conserva la actividad funcional del segmento afectado, se nota un ligero dolor en el lugar de la lesión.
- Etapa 2: las subluxaciones de los cuerpos vertebrales, las terminaciones nerviosas pinzadas y los discos abultados provocan disfunción de la columna. Aumenta el dolor en el sitio de la lesión.
- Etapa 3: las hernias de disco se producen como resultado de la deformidad de la columna. El dolor se vuelve más intenso.
- Etapa 4: el paciente prácticamente pierde la capacidad de moverse. La movilidad del segmento espinal está prácticamente ausente y se nota una tensión muscular significativa. Se nota la discapacidad.
Etapas clínicas de la osteocondrosis.
A medida que el proceso patológico se desarrolla, trae consigo una serie de cambios caracterizados por ciertos síntomas.
- Etapa preclínica de la osteocondrosis (1er grado). Se notan cambios menores. Cuando se dobla y gira, experimenta un dolor que aumenta y siente fatiga y tensión rápidas en los músculos de la espalda. Para la corrección es suficiente un tratamiento con condroprotectores y un sistema de terapia de ejercicio regular.
- Estadio clínico de la osteocondrosis (grado 2). Se nota inestabilidad entre las vértebras. El dolor se vuelve intenso, se irradia a los brazos, hombros o miembros inferiores y aumenta al girar y doblar. Esto se debe a una disminución de la altura de los discos intervertebrales. Los pacientes informan fatiga, confusión, dolores de cabeza y rendimiento reducido. El tratamiento incluye agentes farmacológicos, ungüentos, corrección fisioterapéutica y un sistema de terapia de ejercicio.
- Formación de una protuberancia de hernia (tercer grado). El dolor se vuelve más intenso y se manifiesta no solo en el lugar de la lesión, sino también en los lugares de posible radiación. Los músculos comienzan a perder fuerza dinámica y las extremidades se adormecen. Se detectan hernias de disco. La movilidad de la columna disminuye. Los pacientes están preocupados por la debilidad y los mareos. Es necesario solucionar el problema de la intervención quirúrgica.
- Destrucción de los discos intervertebrales (grado 4). Los discos intervertebrales comienzan a ser reemplazados por tejido conectivo. La lesión puede afectar múltiples segmentos vertebrales. Sin embargo, el grado de destrucción puede variar. Se producen trastornos del movimiento, aumento de dolores de cabeza y mareos, así como la aparición de tinnitus.
Causas
Las principales causas del desarrollo de la osteocondrosis.
- Sobrepeso.
- Trastornos nutricionales: falta de alimentos que contengan calcio y vitamina D.
- Mala postura y patología acompañante del sistema musculoesquelético (pie plano, reumatismo, escoliosis, lordosis y cifosis).
- Inactividad física: trabajo sedentario, falta de ejercicio.
- Lesión traumática de la columna.
- Actividad física excesiva que daña los tejidos del cuerpo.
- Predisposición genética al desarrollo de la enfermedad.
- Formación incorrecta de tejido del sistema musculoesquelético.
Existe una cantidad importante de factores de riesgo para el desarrollo de osteocondrosis que, si existe predisposición, pueden desencadenar la aparición de la enfermedad.
Los más importantes son los siguientes:
- Hipotermia prolongada y frecuente.
- Degeneración tisular relacionada con la edad.
- Enfermedades del arco del pie que provocan sobrecarga de la columna.
- Trastornos metabólicos (pérdida de compuestos de condroitina y glucosamina relacionada con la edad).
- Sobrecarga crónica de la columna por el uso prolongado de zapatos incómodos y ajustados.
- Factores de riesgo laboral (trabajo en posición forzada, espasmos corporales y giros frecuentes, levantamiento de objetos pesados).
- Características del microclima: una combinación de alta humedad y baja temperatura.
- Interrupción brusca de las actividades deportivas y reducción de la actividad física.
- Estrés frecuente, tensión nerviosa, que conduce a una actividad espasmódica de los músculos que deforman el segmento espinal.
Desarrollo de patología
Los factores anteriores provocan una tensión excesiva en las vértebras. Esto provoca calambres musculares. Se producen alteraciones en la circulación sistémica, se altera la eficiencia de los procesos metabólicos y se forman cambios degenerativos.
Los discos intervertebrales se deforman, se vuelven más delgados y sobresalen más allá de la columna.
Hay cuatro etapas principales en el desarrollo de la osteocondrosis.
- Etapa uno. La humedad contenida en el núcleo del disco intervertebral disminuye. Se vuelve más plano, lo que da como resultado espacios más pequeños entre las vértebras. El cartílago comienza a desarrollar pequeñas grietas. En la primera etapa del desarrollo de la enfermedad, el paciente generalmente no siente ningún dolor.
- Etapa dos. Cuando el espacio intervertebral se contrae, los ligamentos y músculos comienzan a sufrir espasmos. Esto contribuye a la movilidad excesiva del segmento espinal y su desplazamiento.
- Tercera etapa. Como resultado de la progresión de los procesos degenerativos, se produce una protrusión (extrusión) del disco intervertebral y una subluxación de los cuerpos vertebrales.
- Etapa cuatro. Los osteofitos (espinas óseas) comienzan a formarse en el espacio intervertebral. Estabilizan parcialmente el segmento espinal patológicamente móvil y previenen dislocaciones. Con el tiempo, su número aumenta significativamente. Esto conduce a una pérdida casi completa de la movilidad de la columna. Al mismo tiempo, los nervios y vasos cercanos a las vértebras comienzan a lesionarse.
Síntomas de osteocondrosis en diferentes lugares.
Los síntomas de la osteocondrosis están estrechamente relacionados con el daño al segmento espinal y la gravedad del daño.
Daño a la columna cervical.
Además del dolor de cuello, los pacientes suelen informar los siguientes síntomas inespecíficos:
- Disminución de la agudeza visual.
- Zumbidos y zumbidos en los oídos.
- Mareo.
- La aparición de manchas de colores ante los ojos y el parpadeo de “moscas”.
- Aumento de la presión arterial.
- Disminución de la agudeza auditiva.
- Apnea del sueño nocturna (ronquidos).
- Parestesias (alteraciones sensoriales) en las extremidades superiores, el cuello y la piel del rostro.
- Cambiando la fuerza de la voz.
- desmayos.
- Dolor de cabeza en las zonas parietal, temporal y occipital. Se intensifica con el ejercicio.
Daño a la columna torácica.
- Dolor intenso entre los omóplatos.
- Dolor al respirar profunda y bruscamente.
- Parestesia (adormecimiento) de la piel de la espalda, abdomen y pecho.
- Dificultad para levantar los miembros superiores.
- Dolor en la zona del corazón durante mucho tiempo. La naturaleza es cortante, punzante, aguda y tiene un punto de dolor específico que el paciente puede señalar.
- Dificultad para agacharse.
Osteocondrosis de la columna lumbar y sacra.
- Lumbodinia: dolor en la columna lumbar y sacra que se irradia a las extremidades inferiores. Puede aumentar con el movimiento en el segmento afectado.
- Hiperhidrosis (aumento de la sudoración).
- Sensación de frío en las extremidades inferiores con temperatura corporal confortable.
- Tensión constante en el corsé de los músculos lumbares.
- Hormigueo y hormigueo en las extremidades inferiores.
- Cambios de potencia en los hombres.
- Irregularidad del ciclo menstrual en la mujer.
Si la osteocondrosis dura más, los segmentos afectados suelen crecer juntos. En este caso, la restricción de movimiento es el síntoma principal y el dolor se reduce significativamente.
Características en mujeres y hombres.
No existen diferencias significativas en el curso de la osteocondrosis en hombres y mujeres. En el contexto de las lesiones lumbares, sólo se diferencian los síntomas autonómicos adicionales. En los hombres, el proceso puede ir acompañado de disfunción sexual, en las mujeres, de ciclos menstruales irregulares. En el momento de la menopausia, las mujeres pueden experimentar síntomas más graves de osteocondrosis cervical. Esto se debe a las consecuencias de la disfunción hormonal, que conduce a una vasoconstricción adicional.
¿Con qué se puede confundir la osteocondrosis?
- Espondilitis anquilosante de Espondilitis anquilosante. Se caracteriza por un daño ascendente gradual de la columna con fusión de segmentos espinales. Conduce a la falta de movilidad.
- Reumatismo. Esto suele ir acompañado de daños en las válvulas cardíacas y en las articulaciones grandes.
- Artritis reumatoide. Además de las lesiones de las pequeñas articulaciones de las manos y los pies, también se pueden detectar lesiones renales.
- Urolitiasis, anexitis. El dolor puede irradiarse hacia la columna lumbar. Se requiere un examen de ultrasonido para aclarar el diagnóstico.
- Enfermedad coronaria. La monitorización Holter es necesaria para excluir ataques de angina de pecho, que recuerdan al dolor debido a la osteocondrosis torácica.
Encuestas
- Entrevista clínica y examen por un médico. Le permite detectar síntomas, excluir patologías acompañantes y seleccionar los exámenes de diagnóstico necesarios.
- Radiografía de la columna. Le permite determinar la naturaleza de los cambios en los cuerpos vertebrales, evaluar el grado de estrechamiento del espacio articular, así como la presencia y tamaño de osteofitos.
- La resonancia magnética (MRI) visualiza estructuras óseas y hernias de disco.
- La TC (tomografía computarizada) tiene una resolución menos informativa que la resonancia magnética. Es difícil determinar la presencia y el tamaño de una hernia.
- Examen de ultrasonido dúplex. El método se utiliza cuando es necesario identificar lesiones vasculares ateroscleróticas. Se evalúa la velocidad del flujo sanguíneo y la presencia de estrechamiento del lecho angular.
- La mielografía es un método de examen de rayos X que utiliza un agente de contraste. Le permite determinar la presencia de una hernia inguinal.
Los métodos de investigación de la osteocondrosis son predominantemente instrumentales, ya que los diagnósticos de laboratorio no revelan cambios significativos. Para el diagnóstico diferencial en una serie de enfermedades reumatológicas (reumatismo, espondilitis anquilosante, artritis reumatoide, osteoporosis), se recomienda realizar varias pruebas: hemograma, VSG, PCR, urea, factor reumatoide, ASL-O, fibrinógeno, concentración de calcio en sangre.
Métodos de tratamiento
Terapia con medicamentos
Estos incluyen analgésicos y antiinflamatorios en forma de inyecciones y tabletas. Los ungüentos y cremas se aplican tópicamente. Su número se selecciona según la gravedad del síndrome de dolor.
Los condroprotectores se utilizan para tratar la osteocondrosis. Se prefieren las preparaciones combinadas con una combinación de condroitina y glucosamina. La condroitina restaura la superficie articular y favorece la regeneración del tejido óseo, mientras que la glucosamina favorece la regeneración del aparato ligamentoso. Estos medicamentos requieren un tratamiento de al menos 3 meses, dos veces al año.
Fisioterapia
Se utilizan técnicas de corrección láser, electroforesis y fonoforesis, terapia de campo magnético y corrientes de baja frecuencia. Esto le permite reducir el dolor en el segmento afectado y prolongar la posibilidad de actividad funcional de la columna.
ejercicio terapéutico
Con un sistema de entrenamiento bien elegido, podrás fortalecer los ligamentos y los músculos. Esto previene la formación de protuberancias de hernia y el desarrollo de subluxaciones. También normaliza el metabolismo de los discos intervertebrales y mejora la circulación sanguínea local.
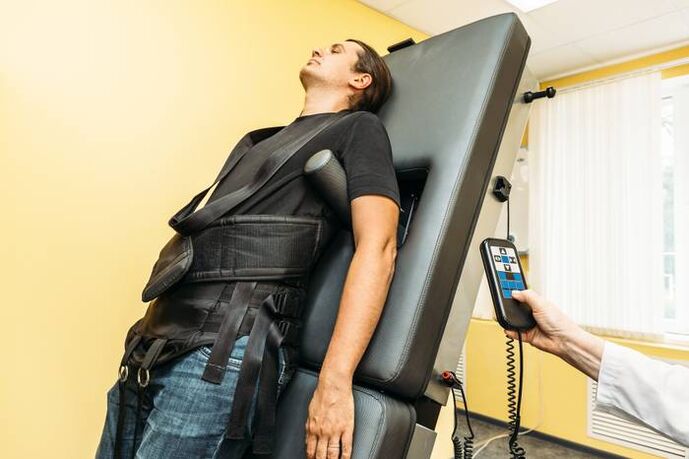
Extensión espinal (tracción)
Fuera del período de exacerbación, se utiliza tracción esquelética con equipos modernos. Esto ayuda a mantener la elasticidad de los ligamentos y la distancia entre las vértebras. Esta medida preserva la elasticidad de los músculos de la espalda.
masaje
Elimina la actividad espasmódica de los músculos espinales. Esto conduce a una reducción de los síntomas del dolor, a la normalización del suministro de sangre y al fortalecimiento del sistema musculoesquelético (ligamentos y músculos).
Reflexología
Le permite reducir los síntomas de dolor focal influyendo en ciertas zonas reflejas.
Para lograr un efecto clínico, es necesario el uso regular de estos métodos en combinación.
Tratamiento quirúrgico de la osteocondrosis.
Se utiliza cuando la terapia conservadora es ineficaz.
Si hay una hernia intervertebral, es preferible el tratamiento microquirúrgico.
Extracción del disco intervertebral afectado y sustitución por un implante. Esto le permite restaurar la distancia intervertebral y eliminar los síntomas de la osteocondrosis.
Complicaciones y pronóstico
- Ataques de migraña.
- Estrechamiento (estenosis) del canal espinal.
- La distonía vegetativa-vascular es un aumento de la actividad del sistema nervioso simpático, lo que conduce a un aumento de la presión arterial.
- La radiculitis es una inflamación de las terminaciones nerviosas.
- Ciática: dolor en las extremidades inferiores y las nalgas asociado con daño al nervio ciático.
- El lumbago es un síndrome de dolor severo en la región lumbar.
- La hernia de Schmorl es un desplazamiento del disco intervertebral hacia la cavidad de la propia vértebra.
Con un enfoque integrado: una combinación de métodos farmacológicos, corrección fisioterapéutica y métodos fisioterapéuticos puede ralentizar significativamente la progresión de la enfermedad.
Prevención
- Mantener una postura correcta.
- Evite la inactividad física.
- Prevención de lesiones de columna y levantamiento de objetos pesados.
- Compra de ropa de cama ortopédica.
- Si la posición resulta incómoda durante el trabajo, recomendamos utilizar un corsé especial.
- Realizar fisioterapia encaminada a mantener la actividad de los músculos de la espalda.
- Evite la hipotermia.
























